Treatment effect and analysis of prognostic factors of neoadjuvant chemotherapy followed by concurrent chemoradiotherapy for advanced cervical cancer with pelvic lymph node metastasis
-
摘要:
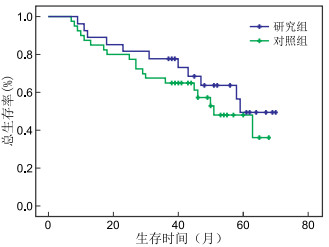
目的 针对伴有盆腔淋巴结转移的中晚期宫颈鳞状细胞癌患者,回顾性分析新辅助化疗联合根治性同步放化疗及巩固化疗的临床疗效及预后影响因素。 方法 选取2015年1月—2018年1月就诊于蚌埠医学院第一附属医院的67例伴有盆腔淋巴结转移的宫颈鳞癌患者,分期为ⅡA~ⅢB期,研究组27例患者接受新辅助化疗联合同步放化疗及巩固化疗,对照组40例患者接受同步放化疗联合巩固化疗。观察2组患者的临床疗效、不良反应,用Kaplan-Meier法绘制的生存曲线,log-rank法比较预后,通过Cox回归模型进行多因素分析。 结果 在客观缓解率及3年无进展生存率方面,研究组明显高于对照组(88.9% vs.67.5%, P < 0.05;70.4% vs.45.0%, P < 0.05)。在3年总生存率方面,研究组稍高于对照组,但差异无统计学意义(77.8% vs.65.0%, P>0.05),2组在血液系统、消化系统、泌尿系统方面出现不良反应的情况,差异无统计学意义(均P>0.05)。Cox模型多因素分析显示,肿瘤分期、淋巴结转移部位是OS的独立影响因素,肿瘤分期、淋巴结转移部位、新辅助化疗是PFS的独立影响因素。 结论 对于伴有盆腔淋巴结转移的中晚期宫颈癌患者,新辅助化疗联合同步放化疗,再进行巩固化疗是一种有效的治疗方式,疗效优于直接进行同步放化疗后巩固化疗,且相关不良反应能够耐受。 Abstract:Objective To evaluate the efficacy and prognostic factors of neoadjuvant chemotherapy followed by concurrent chemoradiotherapy of advanced cervical cancer patients with pelvic lymph node metastasis. Methods A total of 67 cases of advanced cervical cancer patients with pelvic lymph node metastasis (ⅡA - ⅢB) were collected in our hospital from January 2015 to January 2018. They were assigned to two groups: the treatment group (n=27) was treated with neoadjuvant chemotherapy followed by concurrent chemoradiotherapy and consolidation chemotherapy, whilst the control group (n=40) only received concurrent chemoradiotherapy and consolidation chemotherapy. The clinical effect and related prognostic factors were observed. The survival curve was established via the Kaplan-Meier method. The survival of the two groups was compared via log-rank test. Multivariate Cox regression analysis was used for multivariate analysis. Results Compared with the control group, the treatment group showed improved objective response rate (88.9% vs. 67.5%, P < 0.05) and 3-year progression-free survival (PFS) rate (70.4% vs. 45.0%, P < 0.05). No significant difference was observed in the 3-year overall survival (OS) rate between the two groups (77.8% vs. 65.0%, P>0.05). Bone marrow inhibition, gastrointestinal reactions and urinary system reactions were not significantly different in both groups (all P>0.05). Multivariate analysis showed that FIGO stage and location of lymph node metastasis were independent prognostic factors of OS. FIGO stage, location of lymph node metastasis and neoadjuvant chemotherapy were independent prognostic factors of PFS. Conclusion The addition of neoadjuvant chemotherapy to concurrent chemoradiotherapy and consolidation chemotherapy is superior to concurrent chemoradiotherapy and consolidation chemotherapy for advanced cervical cancer with pelvic lymph node metastasis. Moreover, the adverse reactions can be tolerated. -
表 1 2组宫颈癌患者的临床疗效
组别 例数 完全缓解[例(%)] 部分缓解[例(%)] 疾病稳定[例(%)] 疾病进展[例(%)] 客观缓解率(%) 研究组 27 21(77.8) 3(11.1) 2(7.4) 1(3.7) 88.9(24/27) 对照组 40 23(57.5) 4(10.0) 8(20.0) 5(12.5) 67.5(27/40) 注:2组客观缓解率比较,χ2=4.057,P=0.044。 表 2 影响宫颈癌患者预后的单因素分析
项目 例数 3年总生存率(%) χ2值 P值 3年无进展生存率(%) χ2值 P值 年龄(岁) 0.139 0.709 0.282 0.595 < 50 30 73.3(22/30) 60.0(18/30) ≥50 37 67.6(25/37) 51.4(19/37) 肿瘤直径(cm) 1.795 0.180 2.807 0.094 < 4 24 79.2(19/24) 62.5(15/24) ≥4 43 65.1(28/43) 51.2(22/43) 淋巴结转移部位 4.889 0.027 4.216 0.040 盆腔非髂总 50 76.0(38/50) 60.0(30/50) 髂总 17 52.9(9/17) 41.2(7/17) 分期 8.177 0.004 4.026 0.045 ⅡA~ⅡB 39 79.5(31/39) 64.1(25/39) ⅢA~ⅢB 28 57.1(16/28) 42.9(12/28) 新辅助化疗 0.869 0.351 4.010 0.045 是 27 77.8(21/27) 70.4(19/27) 否 40 65.0(26/40) 45.0(18/40) 表 3 影响宫颈癌患者预后的多因素分析
因素 B SE Wald χ2 P值 HR值 95%CI 总生存率 分期 -1.044 0.374 7.774 0.005 0.352 0.169~0.733 淋巴结转移部位 -0.876 0.394 4.941 0.026 0.416 0.192~0.902 无进展生存率 分期 -0.666 0.318 4.396 0.036 0.514 0.276~0.958 淋巴结转移部位 -0.819 0.346 5.621 0.018 0.441 0.224~0.868 新辅助化疗 -0.773 0.345 5.033 0.025 0.461 0.235~0.907 表 4 2组宫颈癌患者不良反应发生情况比较[例(%)]
组别 例数 血液系统 消化道反应 泌尿系统反应 1~2级 3~4级 1~2级 3~4级 1~2级 3~4级 研究组 27 16(59.3) 10(37.0) 11(40.7) 3(11.1) 4(14.8) 0(0.0) 对照组 40 20(50.0) 9(22.5) 19(47.5) 5(12.5) 8(20.0) 0(0.0) χ2值 0.556 1.677 0.298 < 0.001 0.048 P值 0.456 0.195 0.585 0.999 0.827 -
[1] BRAY F, FERLAY J, SOERJOMATARAM I, et al. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin, 2018, 68(6): 394-424. doi: 10.3322/caac.21492 [2] TORRE L A, ISLAMI F, SIEGEL R L, et al. Global cancer in women: Burden and trends[J]. Cancer Epidemiol Biomarkers Prev, 2017, 26(4): 444-457. doi: 10.1158/1055-9965.EPI-16-0858 [3] MANDERS D B, MORON A, MCINTIRE D, et al. Locally advanced cervical cancer outcomes with variable adherence to treatment[J]. Am J Clin Oncol, 2018, 41(5): 447-451. doi: 10.1097/COC.0000000000000300 [4] CIBULA D, POTTER R, PLANCHAMPY F, et al. The European Society of Gynaecological Oncology/European Society for Radiotherapy and Oncology/European Society of Pathology guidelines for the management of patients with cervical cancer[J]. Radiother Oncol, 2018, 127(3): 404-416. doi: 10.1016/j.radonc.2018.03.003 [5] ABU-RUSTUM N R, YASHAR C M, BEAN S, et al. NCCN guidelines insights: Cervical cancer, version 1.2020[J]. J Natl Compr Canc Netw, 2020, 18(6): 660-666. doi: 10.6004/jnccn.2020.0027 [6] MARTH C, LANDONI F, MAHNER S, et al. ESMO guidelines committee. cervical cancer_ ESMO clinical practice guidelines for diagnosis, treatment and follow-up[J]. Ann Oncol, 2017, 28(suppl 4): iv72-iv83. [7] MAHANTSHETTY U, KRISHNATRY R, HANDE V, et al. Magnetic resonance image guided adaptive brachytherapy in locally advanced cervical cancer: An experience from a tertiary cancer center in a low and middle income countries setting[J]. Int J Radiat Oncol Biol Phys, 2017, 99(3): 608-617. doi: 10.1016/j.ijrobp.2017.06.010 [8] KILIC C, KIMYON C G, CAKIR C, et al. Recurrence pattern and prognostic factors for survival in cervical cancer with lymph node metastasis[J]. J Obstet Gynaecol Res, 2021, 47(6): 2175-2184. doi: 10.1111/jog.14762 [9] JURGENLIEMK-SCHULZ I M, BERIWAL S, DELEEUW A A C, et al. Management of nodal disease in advanced cervical cancer[J]. Semin Radiat Oncol, 2019, 29(2): 158-165. doi: 10.1016/j.semradonc.2018.11.002 [10] LIN A J, DEHDASHTI F, MASSAD L S, et al. Long-term outcomes of cervical cancer patients treated with definitive chemoradiation following a complete metabolic response[J]. Clin Oncol(R Coll Radiol), 2021, 33(5): 300-306. doi: 10.1016/j.clon.2021.01.010 [11] PARK S H, CHEON H, CHONG G O, et al. Prognostic significance of residual lymph node status after definitive chemoradiotherapy in patients with node-positive cervical cancer[J]. Gynecol Oncol, 2018, 148(3): 449-455. doi: 10.1016/j.ygyno.2018.01.005 [12] CHUNG H H, CHEON G J, KANG K W, et al. Preoperative PET/CT FDG standardized uptake value of pelvic lymph nodes as a significant prognostic factor in patients with uterine cervical cancer[J]. Eur J Nucl Med Mol Imaging, 2014, 41(4): 674-681. doi: 10.1007/s00259-013-2626-1 [13] SANT M, CHIRLAQUELOPEZ M D, AGRESTI R, et al. Survival of women with cancers of breast and genital organs in Europe 1999-2007: Results of the EUROCARE- 5 study[J]. Eur J Cancer, 2015, 51(15): 2191-2205. doi: 10.1016/j.ejca.2015.07.022 [14] 田鲜艳, 李荣岗, 刘冬英, 等. 新辅助化疗联合同步放化疗治疗48例局部晚期宫颈癌疗效分析[J]. 广东医学院学报, 2017, 35(3): 312-314. doi: 10.3969/j.issn.1005-4057.2017.03.027 [15] BENSON R, PATHY S, KUMAR L, et al. Locally advanced cervical cancer - neoadjuvant chemotherapy followed by concurrent chemoradiation and targeted therapy as maintenance: A phase Ⅱ study[J]. J Cancer Res Ther, 2019, 15(6): 1359-1364. doi: 10.4103/jcrt.JCRT_39_18 [16] 张达. 单纯放疗、新辅助化疗及同步放化疗治疗宫颈癌临床近期疗效比较[J]. 中华肿瘤防治杂志, 2016, 23(S2): 256-257. https://www.cnki.com.cn/Article/CJFDTOTAL-QLZL2016S2124.htm [17] 刘淑荣, 廖革望. 局部晚期宫颈癌化疗联合放疗最佳模式探讨[J]. 中华肿瘤防治杂志, 2017, 24(3): 196-200. https://www.cnki.com.cn/Article/CJFDTOTAL-QLZL201703011.htm [18] 何惠兰, 史惠蓉, 贾艳艳. 紫杉醇与顺铂新辅助化疗联合同步放化疗治疗局部晚期宫颈鳞状细胞癌患者的疗效观察[J]. 癌症进展, 2019, 17(17): 2038-2040. https://www.cnki.com.cn/Article/CJFDTOTAL-AZJZ201917014.htm [19] 李娜, 李辉, 马春雨, 等. 紫杉醇联合顺铂新辅助化疗与同步放化疗在局部晚期宫颈癌中的疗效评价[J]. 中国妇产科临床杂志, 2019, 20(3): 41-43. https://www.cnki.com.cn/Article/CJFDTOTAL-FKLC201903013.htm [20] 陆婕, 吴晓杰, 朱巍立. 根治性宫颈癌手术患者盆腔淋巴结转移和预后的影响因素分析[J]. 中华全科医学, 2017, 15(2): 270-273. https://www.cnki.com.cn/Article/CJFDTOTAL-SYQY201702027.htm [21] SHIMOJI Y, NAGAI Y, TOITA T, et al. A phase Ⅱ study of neoadjuvant chemotherapy followed by extended field concurrent chemoradiotherapy for para-aortic lymph node positive cervical cancer[J]. Anticancer Res, 2020, 40(6): 3565-3570. doi: 10.21873/anticanres.14346 -




 下载:
下载: